Задержка роста плода (ЗРП) - это осложнение беременности, которое характеризуется патологически маленьким плодом, который не способен реализовать свой генетически предопределенный потенциал роста.
Клинически ЗРП - это несоответствие размеров плода должным для определенного срока размерам (те размеры ребенка отстают от среднестатистических величин). Для каждого измеряемого при УЗИ параметра плода (вес , окружность животика и т.д.) есть свои ожидаемые величины, которые по частоте своей встречаемости в популяции соответствуют определенному перцентилю.
Какой же перцентильный порог выбран для понимания нормальности роста плода?
На основании многочисленных исследований этот порог равен 10-му перцентилю. При размерах плода, соответствующих 10-му и менее перцентилю, риск фатальных осложнений со стороны плода (антенатальная гибель плода) максимален.
Сегодня разделяют 2 понятия, отражающие недостаточный рост плода:
- маловесный к сроку гестации плод (состояние, при котором риск перинатальных потерь минимален, и которое может предшествовать ЗРП)
- и задержка роста плода (ЗРП) - состояние с максимальным риском потери плода.
Маловесным к сроку гестации плодом считается плод, размеры которого ниже предопределенного порогового значения (вес или окружность животика (ОЖ) находятся в диапазоне от 10 до 3 перцентиля), но при этом нет признаков страдания плода (показатели допплерометрии находятся в пределах нормы).
Задержка роста плода.
По сроку дебюта выделяют раннюю (до 32 недель) и позднюю (после 32 недель) формы ЗРП.
Диагноз ранней ЗРП (до 32 недель) устанавливается, если:
- масса плода или ОЖ менее 3 перцентиля
- или когда имеет место 0 диастолический кровоток в артерии пуповины
- или когда отмечается снижение предполагаемой массы плода и/или окружности животика плода менее 10 перцентиля в сочетании с нарушениями показателей допплерометрии в системе мать-плацента-плод ( ПИ в артерии пуповины или в маточных артериях более 95 перцентиля).
Диагноз поздней ЗРП (после 32 недель) устанавливается, если:
- масса плода или ОЖ менее 3 перцентиля
- Присутствуют как минимум 2 из 3 критериев:
- Снижение предполагаемой массы плода и/или окружности животика плода менее 10 перцентиля
- Замедление динамики прироста массы плода или ОЖ
- Цереброплацентарное отношение менее 5 перцентиля или ПИ (пульсовой индекс) маточных артерий более 95 перцентиля.
ЗРП - одно из самых распространенных осложнений беременности, которое составляет примерно 3-9% от всех беременностей и является одной из ведущих причин потери плода, которые можно спрогнозировать и предотвратить.
ЗРП в 10 раз увеличивает риски антенатальной гибели плода и составляет около 30% от всех случаев антенатальной гибели. Также, перенесенная внутриутробно гипоксия, может сказываться на развитии центральной нервной системы плода, что требует повышенного внимания со стороны врачей-неврологов к таким детям.
Несмотря на то, что классификация ЗРП по форме осталась в прошлом, пользоваться ей удобно для понимания этиологии ЗРП.
Асимметричная форма: встречается примерно у 70-80% всех ЗРП и, как правило, дебютирует в 3 триместре вследствие фетоплацентарной недостаточности, при УЗИ при этом определяется отставание в размерах окружности животика плода при нормальных размерах головы и бедра.
Симметричная форма, которая составляет примерно 20-30% от всех ВЗРП и связана, как правило, с генетическими причинами или внутриутробной инфекцией и при УЗИ характеризуется пропорциональным отставанием головки, животика и бедра плода, имеет значительно худший прогноз в отношении заболеваемости и смертности детей.
Все причины ЗРП можно разделить на:
- Материнские
- Плацентарные
- Плодовые или генетические
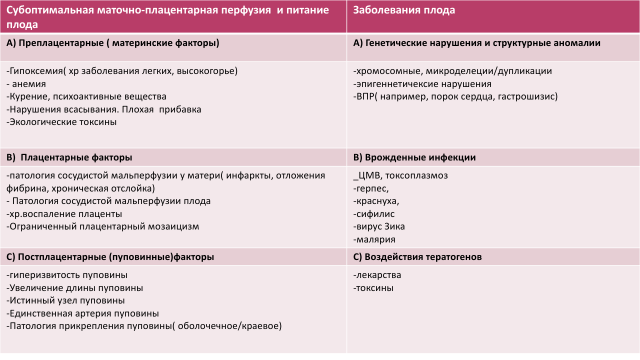
Основные этиологические факторы
Одна из самых ведущих причин ЗРП - это фетоплацентарная недостаточность. Известно, что маленький вес плаценты играет ключевую роль в развитии задержки роста плода. И это логично, ведь снижение функционирующей ткани плаценты приводит к снижению площади поверхности взаимообмена между матерью и плодом, уменьшается как площадь мембран ворсин хориона, так и площадь капиллярной сети плаценты. Именно поэтому снижается транспорт кислорода и питательных веществ к плоду.
Фетоплацентарная недостаточность включает в себя 2 основных компонента:
- Недоразвитие ворсинок хориона (гипоплазия ворсин хориона, хориальная регрессия), приводящее к нарушению функционирования синцитиальной мембраны, покрывающей ворсины хориона, что приводит к нарушениям газообмена между плодом и материнской кровью.
- Нарушения развития сосудов плаценты:
- нарушения ремоделирования спиральных сосудов матки, т.е. превращения их из жёстких мышечных сосудов в мягкие расширенные, лишенные мышечной стенки, по которым материнская кровь плавно и бережно изливается в межворсинчатое пространство, доставляя необходимые питательные вещества и кислород плоду
- нарушения роста и ветвления сосудистого дерева плаценты напоминает обедненную корневую систему у дерева, которая не может обеспечить нормальный рост плода.
Тактика ведения пациенток с ЗРП:
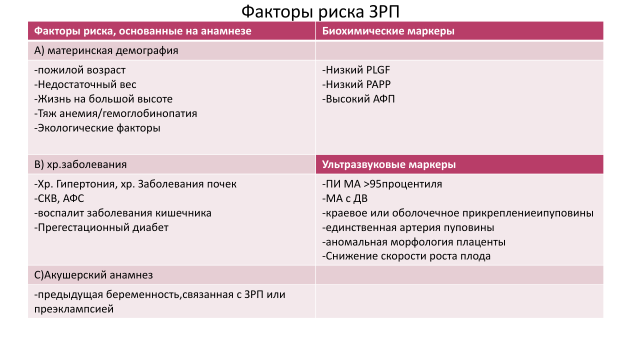
Основная задача - это прогнозирование, раннее выявление ЗРП и тщательный мониторинг за плодом с задержкой роста, что может оказать существенную помощь в выборе времени родоразрешения.
Для прогнозирования нарушения работы плаценты используется комбинированный скрининг 1 триместра. При выявлении снижения PlGF, PAPP нужно начать приём низких доз аспирина, который стимулирует развитие плаценты. Так же высокий риск ЗРП по результатам 1- го скрининга - это повод для дополнительного обследования на АФС и тромбофилии, которые могут быть причиной нарушения процессов имплантации. Такое большое внимание к прогнозированию ЗРП связано с тем, что 12 недель - это ещё тот самый срок, когда возможно "повернуть реки вспять" - улучшить процессы имплантации! Если при дополнительном обследовании будет выявлена генетическая тромбофилия или АФС, то к профилактическим мероприятиям можно будет подкючить низкомолекулярные гепарины, которые также будут стимулировать процессы ангиогенеза в плаценте (рост сосудов).
Основная цель ведения пациенток с ЗРП- это мониторинг за плодом и выбор оптимального срока родоразрешения.
Принятие решения о родоразрешении - это дилемма, связанная с оценкой рисков, мертворождения при пролонгировании беременности с одной стороны, и осложнений, обусловленных недоношенностью, с другой стороны.
- ЗРП даже с лёгким отклонениями (ПИ в артерии пуповины более 95% или ЦПО менее 5% или ПИ в маточных артериях более 95%, маловодие, субоптимальный интервальный рост, подозрение на преэклампсию) требует госпитализации для точной оценки и мониторинга состояния плода.
- ЗРП с тяжёлыми отклонениями (0 или реверсивный кровоток в артерии пуповины, нарушения в венозном протоке) - абсолютное показание для госпитализации для выбора оптимального срока родоразрешения.
В такой непростой для жизни ситуации очень важно довериться слаженной команде врачей, ведь именно от их профессионализма и экспертности будет зависеть жизнь и будущее здоровье ребёнка!
Акушеры, детские реаниматологи, неонатологи, анестезиологи КГ MD GROUP на Севастопольском ГК "Мать и Дитя" готовы быть той самой командой, на которую вы всегда сможете положиться!
SOS 24/7 Круглосуточное приемное отделение
Итак, при выявлении ЗРП показана госпитализация, цель которой:
- мониторинг за состоянием матери (большие риски развития преэклампсии)
- проведение терапии, направленной на улучшение маточно-плацентарного кровотока.
И хотя согласно данным зарубежных коллег препаратов, улучшающих рост плода с абсолютной доказательной базой, нет, наш собственный опыт и многочисленные научные исследования указывают на достаточную эффективность в отношении улучшения маточно-плацентарного кровотока следующих мероприятий:
- Отказ от курения, питание богатое белком, применение препаратов: аспирина, низкомолекулярных гепаринов, дипиридамола, петоксифиллина, L-карнитина, применение токолитических средств, магнезиальная терапия с целью защиты головного мозга плода, профилактика РДС (укол для созревания лёгких) при родоразрешении в недоношенные сроки.
- Тщательный мониторинг за состоянием плода (КТГ, исследования допплерометрии в динамике, количества околоплодных вод, динамика роста плода).
Это основная цель госпитализации!
Ведь именно такой пристальный контроль за состоянием плода позволяет нам принять правильное решение об оптимальном времени родоразрешения пациентки и минимизировать риски осложнений, связанных с недоношенностью и гипоксическим страданием плода.
